Concetti di base
Unità di misura della dose assorbita
La dose di radiazione assorbita dal corpo umano si misura in:
- Dose assorbita: la quantità di radiazione assorbita per unità di massa. È espresso nelle unità speciali gray (Gy) e milligray (mGy). Viene usata per misurare il rischio deterministico.
- Dose efficace deriva dalla dose assorbita ma tiene conto sia del tipo di radiazione a cui si è esposti (dose equivalente) sia della sensibilità dei singoli organi esposti. È espressa in sievert (Sv) e millisievert (mSv). Viene usata per misurare il rischio stocastico.
Tipi di danno da radiazioni
I danni da radiazioni sono di due tipi:
- Deterministici: danni alla pelle, perdita dei peli, opacità del cristallino e cataratta, infertilità. La dose di radiazioni necessaria per causare danni deterministici si misura in Gray.
- Stocastici: effetti genetici e cancro. In questo caso la dose viene misurata in Sievert.
Misura del rischio
- Per quanto riguarda gli effetti deterministici, in radiologia il rischio è trascurabile, in quanto le dosi degli esami radiologici sono sempre molto inferiori a quelle considerate a “rischio”. Gli esami con maggiore dose come la TAC, raramente superano i 20 mGy, mentre la soglia per avere un danno deterministico è di almeno 100 mGy nel feto e diversi Gy nell’adulto.
- Per quanto riguarda il rischio stocastico, esiste sempre un certo grado di rischio che non può essere annullato neanche alle dosi più basse. Questo è comunque trascurabile o minimo per la maggior parte degli esami radiologici come per esempio radiografie, MOC, TAC encefalo o del torace senza contrasto. Può diventare lieve o moderato in esami come la TAC dell’addome, TAC con contrasto o procedure interventistiche.
Classi di rischio
Normativa aggiornata al 27 agosto 2020, DL 101/2020.
Per legge, dal 2020 il referto radiologico deve includere la classe di dose dell’esame eseguito.
Secondo l’attuale normativa vengono distinte 4 classi in riferimento alla tabella seguente.

Normativa vigente
Il limite di esposizione per la popolazione generale è di 1 mSv /anno.
Viene considerato un lavoratore esposto chi è suscettibile a superare questa dose di esposizione in un anno. La soglia massima di dose per lavoratori esposti alle radiazioni è di:
- dose efficace: 20 mSV
- cristallino: 20 mSv
- pelle e estremità: 500 mSv
Che cosa sono i Raggi X?
Sono delle radiazioni ionizzanti, ovvero una forma di energia che, in maniera simile ad altri tipi di onde come la luce o le radiofrequenze, si trasmette attraverso un mezzo (solido, liquido o gassoso). A differenza della luce, i raggi X dispongono di sufficiente energia per attraversare tutto il corpo passando tra ossa, muscoli e organi, e continuare la loro corsa andando ad impressionare una pellicola o un detettore, consentendo di produrre immagini dettagliate delle strutture all’interno del corpo.
Che effetti hanno?
Quando il nostro corpo è esposto a delle radiazioni, una parte lo attraversa e viene usata per formare l’immagine radiologica, mentre una parte viene assorbita dalle nostre cellule.
Se la radiazione assorbita possiede abbastanza energia può colpire ed espellere elettroni dagli atomi di quel materiale: questo processo si chiama ionizzazione e una delle molecole più sensibili al danno da ionizzazione è il DNA.
Danneggiare o modificare il DNA è potenzialmente pericoloso per la salute. Tuttavia, i rischi associati alle radiazioni ionizzanti dipendono dalla dose assorbita e dalla durata dell’esposizione.
Quando il DNA viene danneggiato per ionizzazione, in molti casi la cellula è in grado di riparare il danno in maniera corretta grazie all’efficacia dei meccanismi di protezione del DNA, quindi non succede niente. Se la cellula non riesce a correggere correttamente il danno, ci sono due possibi effetti conseguenti: derministici e stocastici.
Danno deterministico
Se la cellula è troppo danneggiata e non è in grado di riparare il danno può andare incontro a un processo di morte cellulare programmata. Questo tipo di danno viene chiamato deterministico. Esempi di danno deterministico sono:
- danni alla pelle e ustioni
- perdita dei peli e dei capelli
- opacità del cristallino e cataratta
- infertilità.
Il danno deterministico è un tipo di danno prevedibile e riproducibile, direttamente legato al danno da morte cellulare causato da una dose sufficiente di radiazioni. Pertanto esiste una dose soglia, sotto la quale il danno è nullo, e sopra il quale il danno aumenta con l’aumentare della dose.

Alcuni esempi di dose necessaria per indurre un rischio deterministico sono elencati di seguito (la dose assorbita nel rischio deterministico si misura in Gray).
- eritema cutaneo 2-5 Gy
- danno cutaneo irreversibile 40 Gy
- cataratta 5 Gy
- perdita di capelli 2-5 Gy
- alterata fertilità oltre 100mGy- 1 Gy per gli uomini , 2-7 Gy per le donne
- sterilità permanente 4-6 per gli uomini, 4-20 G per le donne
- danno fetale: oltre 100 mG.
I rischi di danno deterministico sono stati calcolati con studi sperimentali di laboratorio su colture cellulari e animali, e su studi umani epidemiologici. I limiti di dose riportati corrispondono alla comparsa di quel sintomo nell’1% della popolazione esposta a quella dose.
In generale, il rischio per indurre danno deterministico è nettamente inferiore alla dose standard di esami radiologici eseguiti in condizioni normali. Pertanto, nella maggior parte dei casi, il rischio deterministico per gli esami di radiologia può essere considerato trascurabile.
Danno stocastico
Se la riparazione del DNA danneggiato avviene in maniera errata, può originare una cellula vitale geneticamente modificata che potrà generare, eventualmente, una discendenza di cellule potenzialmente cancerogene. Questo tipo di danno viene chiamato stocastico. Esempi di danno stocastico sono:
- cancro
- malattie genetiche.
Il danno stocastico è di tipo probabilistico. Non presenta una dose soglia e pertanto anche una esposizione minima può comportare un certo grado di rischio. Il danno può comparire anche molti anni dopo l’esposizione, la probabilità della comparsa di danno è proporzionale alla dose ricevuta, tuttavia la sua severità è indipendente dalla dose stessa.
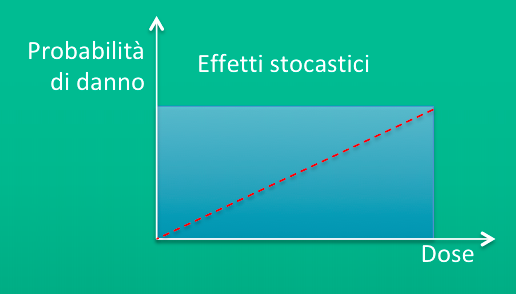
1. Effetti genetici
Gli effetti genetici sono legati alle mutazioni sulle cellule germinali o in gravidanza e possono quindi comportare mutazioni al feto. Questo tipo di mutazioni non sono specifiche per il tipo di radiazione (non generano mostri o supereroi come nei film) ma in generale aumentano la frequenza di mutazioni che avvengono già in natura spontaneamente.
Il rischio genetico si è progressivamente ridotto nel tempo a partire dagli anni 50 e attualmente è considerato marginale in radiologia.
2. Cancro
Il rischio di cancro è invece quello più temuto nell’ambito delle radiazioni ionizzanti. A differenza del danno deterministico, la stima di questo rischio è molto più complessa.
Come accennato, gli effetti possono manifestarsi anche molti anni dopo l’esposizione e quindi sono difficili da separare da altri fattori di rischio o dalla comparsa spontanea di un tumore.
Gli studi su umani di cui disponiamo inoltre sono molto limitati e derivano da analisi su categorie di lavoratori che in passato utilizzavano le radiazioni senza ancora conoscerne i rischi, mentre gli studi a lungo termine derivano principalmente sulle persone sopravvissute agli attacchi atomici a Hiroshima e Nagasaki.
Per quanto riguarda l’esposizione di basse dosi di radiazioni attualmente non esistono studi sperimentali e dati conclusivi. La stima del rischio può essere estrapolata dai dati dell’esposizione di alte dosi, che hanno dimostrato in maniera incontrovertibile un aumentato rischio di cancro.
La stima del rischio stocastico è quindi molto più incerto e presenta molta variabilità nella letteratura scientifica. In generale, si può dire che la maggior parte degli autori considera un incremento di rischio di circa il 5% per Sv rispetto al rischio di una popolazione normale sana.

Si noti che il rischio stocastico per gli esami radiologici fino a 1mSv, sia considerato trascurabile o minimo.
Si noti inoltre che nei pazienti pediatrici il rischio aumenti notevolmente per due motivi:
- maggiore aspettativa di vita (e quindi maggior numero di anni a rischio di sviluppare un tumore)
- maggiore sensibilità dei tessuti
Una bambina di 5 anni può avere un rischio di induzione di tumore al seno fino a 10 volte quello di una donna di 40 anni.
Se sono pericolose, perchè in radiologia vengono utilizzate le radiazioni ionizzanti?
In generale, per la maggior parte degli esami di radiologia il rischio deterministico può essere considerato trascurabile, in quanto la dose di esposizione è sempre decisamente inferiore a quella pericolosa.
Per quanto riguarda gli effetti stocastici, il rischio non può mai essere completamente azzerato e anche una dose minima può comportare un certo grado di rischio.
Pur conoscendo i potenziali effetti negativi che le radiazioni hanno sull’organismo, la decisione medica di prescrivere un esame radiografico soppesa la probabilità di beneficio di poter individuare e curare una malattia in tempo rispetto al rischio potenziale derivante dalle radiazioni. Ad oggi strumenti come la radiografia e la TC sono indispensabili per poter diagnosticare e curare innumerevoli malattie. I medici radiologi sono addestrati ad utilizzare la quantità minima di radiazioni sufficiente e possono convertire l’esame in un uno senza radiazioni, quando possibile.
Inoltre, con il fine di esortare tutti i medici a tenere in considerazione i rischi e i benefici per il paziente nel prescrivere esami di radiodiagnostica, nel 1977 il Comitato Internazionale di Radioprotezione (ICRP) ha delineato i principi fondamentali della radioprotezione:
- il principio di giustificazione stabilisce che l’esposizione dell’individuo a radiazioni è giustificabile solo se i benefici sono superiori all’insieme degli effetti negativi statisticamente prevedibili;
- il principio di ottimizzazione, in inglese si parla del principio di ALARA (As Low As Reasonably Achievable, ossia “(dosi) basse quanto ragionevolmente ottenibili”) secondo cui la dose di radiazioni deve essere commisurata allo scopo medico;
- il principio di limitazione della dose, infine, si applica consultando i livelli diagnostici di riferimento (DRL), che nella pratica medica servono come supporto e orientamento per rispettare al meglio i principi della radioprotezione.
Curiosità
Gli esseri viventi sono costantemente esposti a radiazioni ionizzanti: infatti, circa il 50% dell’esposizione umana alle radiazioni proviene da fonti naturali come i raggi cosmici e le sorgenti terrestri, che includono circa 60 materiali radioattivi presenti in natura. Questi materiali sono abbondanti nella crosta terrestre, così come nell’aria, nel cibo, nell’acqua. e persino nel corpo umano. La restante metà dell’esposizione umana a radiazioni proviene da fonti artificiali che vengono largamente utilizzate nella pratica medica.
Si calcola che la dose annuale naturale cui siamo tutti esposti sia di circa 3 mSV, di cui la quota maggiore è spesso la radiazione proveniente dal gas radon nelle nostre case (circa 2mSV per anno). Questa può aumentare anche di 1.5 per chi vive ad elevate altitudini a causa dei raggi cosmici. Un viaggio aereo può comportare un’esposizione di qualche decimo di mSV in base alla sua durata, a causa della maggiore esposizione ai raggi cosmici.
In generale una radiografia del torace (0.1 mSV) corrisponde ad una dose di circa 10 giorni di esposizione alla radiazione naturale.
- Institute of Medicine (US) Committee to Study the Feasibility of, and Need for, Epidemiologic Studies of Adverse Reproductive Outcomes in the Families of Atomic Veterans. Adverse Reproductive Outcomes in Families of Atomic Veterans: The Feasibility of Epidemiologic Studies. Washington (DC): National Academies Press (US); 1995. 4, Basic Principles of Radiation Biology.
- (Bernhard, E.J., Maity, A., Muschel, R.J.et al. Effects of ionizing radiation on cell cycle progression.Radiat Environ Biophys 34, 79–83 (1995). https://doi.org/10.1007/BF01275210).
- ICRP. Recommendations of the ICRP. ICRP Publication 26. Ann. ICRP, 1977, 1.3: 1-53.)
- (Do KH. General Principles of Radiation Protection in Fields of Diagnostic Medical Exposure. J Korean Med Sci. 2016 Feb;31 Suppl 1(Suppl 1):S6-9. doi: 10.3346/jkms.2016.31.S1.S6. Epub 2016 Jan 29. PMID: 26908991; PMCID: PMC4756345.)
- Martin CJ, Vassileva J, Vano E, Mahesh M, Ebdon-Jackson S, Ng KH, Frush DP, Loose R, Damilakis J. Unintended and accidental medical radiation exposures in radiology: guidelines on investigation and prevention. J Radiol Prot. 2017 Jan;37(4):883-906. doi: 10.1088/1361-6498/aa881e. PMID: 28836506.